从COVID-19大流行早期的时候,医生就注意到,那些COVID-19严重病例的肺部损伤并非由病毒本身直接造成,而是由患者体内引发的强烈免疫反应造成。
这种过度的免疫反应,也被称为细胞因子风暴,虽然是为了对抗病毒感染,但也是引起急性呼吸窘迫综合征和多脏器衰竭的重要原因。一直以来,科学家们都很疑惑,SARS-CoV-2为何以及如何引起这种严重的炎症反应,进而在部分感染患者中造成严重后果?
近日,Nature杂志发表了一项最新研究成果,揭示了SARS-CoV-2在部分患者体内引起严重免疫反应的机制:研究发现,SARS-CoV-2可以感染单核细胞和巨噬细胞,一旦被感染,这两种类型的免疫细胞都会释放出大量的细胞因子,也就是后续严重炎症的警报信号。
令人惊讶的是,该研究还发现,SARS-CoV-2感染患者产生的抗体有时会导致更多的炎症。具体而言,SARS-CoV-2感染免疫细胞的入口,并非我们熟知的ACE2受体,而是借助了“抗体”,在抗体的帮助下,通过另一种称为Fcγ的受体表面蛋白感染免疫细胞。

这篇题为FcγR-mediated SARS-CoV-2 infection of monocytes activates inflammation的重磅研究,由波士顿儿童医院Judy Lieberman博士、Caroline Junqueira博士和麻省总医院Michael Filbin博士领导完成,发表在4月6日的Nature杂志上。这一研究结果也与耶鲁大学医学院免疫学家Esen Sefik等人的另一项研究结果一致,相关成果已于4月1日发布在 bioRxiv上。
为什么会引起过度的炎症反应
哈佛医学院儿科教授、医学博士Judy Lieberman表示:“我们想了解COVID-19轻症患者和重症患者的区别。我们知道感染后症状严重的患者许多炎症标志物都会升高,而炎症是疾病严重程度的根源,但我们不知道是什么引发了炎症。”
为此,研究人员分析了麻省总医院急诊科COVID-19患者的新鲜血液样本。他们将这些样本与来自健康人和患有其他呼吸系统疾病患者的样本进行了比较,他们还研究了死于COVID-19患者的肺部尸检组织。
结果发现SARS-CoV-2可以感染血液中的单核细胞和肺部的巨噬细胞,而单核细胞和巨噬细胞都是我们机体免疫系统的前哨细胞,它们能够及时感知侵入性感染,并形成激活caspase-1和gasdermin D的炎症小体。
图:巨噬细胞(来源:Rheumatology Advisor)
具体而言,研究人员发现COVID-19患者中约6%的血液单核细胞感染了SARS-CoV-2。“在受感染的患者中,大约6%的血液单核细胞死于炎症性死亡,这是一个很大的发现,因为垂死的细胞会被迅速从体内清除。”Lieberman表示。
而当研究人员检查死于COVID-19的人的肺部组织时,发现肺部中约有四分之一的巨噬细胞正在死亡。而进一步研究发现,大约有10%的单核细胞和8%的肺巨噬细胞被SARS-CoV-2感染。
一方面,这些免疫细胞的前哨细胞,被病毒感染后会招募更多的免疫细胞加入战斗,从而产生保护作用,但另一方面,被感染的单核细胞和巨噬细胞死亡后,会释放大量的细胞因子,导致过度的炎症反应,从而在老年人等人群中,引发失控的细胞因子风暴。

图:SARS-CoV-2 可以感染关键的免疫细胞,引发强大的炎症信号(来源:波士顿儿童医院)
这也就解释了为何SARS-CoV-2病毒进入人体后,很容易在严重症状患者体内引起过度的免疫反应,并加重病情甚至导致死亡。而SARS-CoV-2可以感染单核细胞这一隐藏现象,在以往的研究中被忽略掉,部分原因是研究人员经常研究冷冻血液样本,其中并没有出现因感染而死亡的单核细胞。
香港大学病毒学家Malik Peiris表示,这些研究为COVID-19的严重程度提供了一个合理的解释。“我不认为这是唯一或最重要的途径,但它肯定很有趣。”
免疫细胞如何被感染
虽然找到了COVID-19重症患者严重炎症反应的原因,但紧接着另一个问题出现了。由于单核细胞不携带ACE2受体,巨噬细胞的ACE2含量也很低,而已知ACE2受体是SARS-CoV-2感染细胞的经典入口,那么SARS-CoV-2又是如何感染单核细胞和巨噬细胞的呢?
在人类和小鼠细胞的实验中,研究人员发现SARS-CoV-2可以通过存在数量有限的ACE2受体进入肺巨噬细胞。但SARS-CoV-2也可以在抗体的帮助下,通过另一种称为Fcγ受体的表面蛋白感染细胞。当病毒遇到附着在Fcγ受体上的抗体时,病毒被“舀”入细胞中。
而这也是SARS-CoV-2进入单核细胞的方式,研究人员还发现,只有具有Fcγ受体的单核细胞可以被感染。研究人员进一步注意到,所有受感染的单核细胞都携带一种称为CD16(FcγRⅢ)的受体。虽然具有CD16的细胞通常仅占所有单核细胞的10%左右,但在COVID-19患者中,具有CD16受体的单核细胞数量增加了,并且其中大约一半被感染。
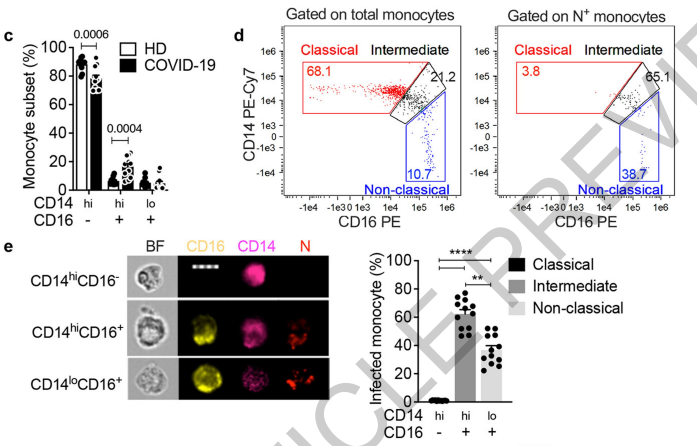
图:COVID-19 患者单核细胞分群(来源:Nature)
研究人员随后发现,人体针对病毒刺突蛋白产生的抗体,会附着在CD16受体上。看看起来有点矛盾,毕竟抗体是用来对抗病毒的,但事实上抗体却有助于病毒进入血液单核细胞。Lieberman认为,这些发现可能对使用单克隆抗体治疗COVID-19产生影响,有助于解释为什么这种治疗只有在早期给予时才有效。
所以从理论上讲,这表明我们为对抗COVID-19而制造的抗体实际上会加重炎症。不过,并非所有抗体都能促进病毒感染免疫细胞。尤其更令人欣慰的是,研究人员发现接种mRNA疫苗的人产生的抗体,并不会帮助病毒感染单核细胞。但研究人员也表示,需要更多的研究来了解哪些类型的抗体有助于单核细胞吸收病毒,以及使用其他技术的疫苗是否会引起不同的反应。
(来源:Pixabay)
没有参与该项研究的宾夕法尼亚大学佩雷尔曼医学院免疫学研究所所长John Wherry表示,对于Covid-19感染,我们一直想知道是否可能存在某种抗体依赖性增强效应(指的是当机体遭遇病原体感染时,原有的中和抗体不仅不能防止病毒侵入人体细胞,反而会增强病毒在体内的复制,引起严重的机体病理反应)。比如登革热,一个人感染登革热病毒的次数越多,他们在随后的每次发作中病情就越严重。
“我认为这件事的有趣之处在于,它可以提供一个线索,甚至可能提供一些药物靶点来解释为什么在重症Covid-19患者中看到的一些炎症可能会以错误的方式开始或失控。”Wherry说。






